
В онкологическую службу Красноярского края входят 18 центров амбулаторной онкологической помощи (ЦАОП), 15 кабинетов первичного приема, 92 смотровых кабинета и 853 фельдшерско-акушерских пункта. Ядром же системы является Красноярский краевой клинический онкологический диспансер имени А.И. Крыжановского — одно из крупнейших в Сибири онкологических учреждений.
Слаженная работа этих структур позволила за 10 лет прийти к тому, что больше половины злокачественных новообразований у пациентов выявляется на ранних стадиях, что существенно увеличивает шансы на благополучный исход лечения и победу над болезнью. Так в 2022 году на начальных (1 и 2) стадиях выявлено 54,5 % новообразований, а в 2013 выявляли лишь 39 %.

Вовремя найти болезнь
Задача центров амбулаторной онкологической помощи, которые начали появляться в России с 2019 года — проводить первичную диагностику заболеваний. Красноярский край обладает на данный момент одной из самых широких сетей ЦАОПов по всей стране. Связано это, в том числе, с удаленностью многих территорий.
Первые центры были открыты в Ачинске, Канске, Норильске, Минусинске и Лесосибирске, а затем в четырех частных медицинских учреждениях Красноярска — «РЖД-Медицина», двух филиалах ФМБА, а также в Центре современной кардиологии. Позднее они появились в Назарово, Курагино, Шушенском, Богучанах и Шарыповской городской больнице, а также четырех медучреждениях краевой столицы. В 2024 году планируется открыть еще два центра в столице края — на базе красноярских межрайонных больниц № 2 и 3.

Центры оснащены всем необходимым оборудованием вплоть до томографов. Врачи находятся на постоянной связи со специалистами онокологического диспансера. За 2023 год было проведено более 11 тыс. телемедицинских консультаций. Также в ЦАОПах пациенты после лечения онкологических заболеваний проходят диспансерное наблюдение. Всего к ним прикреплено 1,22 млн человек, а за 2023 год количество пациентов увеличилось на 133,6 тыс. человек.
Это все позволяет людям получить качественную помощь не выезжая за пределы родного города или даже села. Создание ЦАОПов позволило существенно разгрузить краевой онокодиспансер. Теперь в него отправляют только тех больных, которым требуется хирургическое лечение, иммуно- и радиотерапия, а также некоторые виды противоопухолевой лекарственной терапии, которая связана с очень токсичными и длительными схемами лечения.
Более 9 тысяч операций
В 2023 году через поликлинику красноярского онкодиспансера прошло более 170 тыс. больных. На лечение было принято более 50,5 тысяч больных, 20,3 тыс. человек потребовалась госпитализация в круглосуточный стационар. За год врачи онокодиспансера провели почти 9 тыс. операций, в том числе 775 — высокотехнологичных.
«Хочу выразить признательность и благодарность заведующему отделением общей онкологии поликлиники Красноярского краевого клинического онкологического диспансера им. А.И. Крыжановского Будареву Андрею Михайловичу. Его профессионализм, внимание, и понимание меня как пациента с неутешительным диагнозом, помогли мне не опустить руки и начать бороться за свое здоровье. Именно Андрей Михайлович запустил процесс моего долгого и временами трудного пути к выздоровлению», — такие отзывы оставляют пациенты на сайте диспансера.
Осваивают врачи и новые методы терапии. Например, теперь в Красноярске проводится стереотаксическая радиотерапия. Этот метод основан на облучении новообразований высокими кратковременными дозами радиоактивного излучения. При этом пучки лучей направляются с разных сторон, фокусируясь на ткани патологического очага. Под действием ионизирующего излучения повреждается ДНК злокачественных клеток, из-за чего они теряют возможность дальнейшего распространения и постепенно отмирают. Мощность каждого отдельного луча невелика, поэтому здоровые ткани не повреждаются. Высокая доза излучения образуется благодаря концентрации отдельных пучков в области опухоли.

«Метод стереотаксической лучевой терапии является безопасным и эффективным при олигометастатическом поражении печени. Его можно рекомендовать при невозможности выполнения операции или отказавшимся от оперативного лечения пациентам, совмещая с лекарственной терапией. Отмечу, как и при любой другой терапии, решение о целесообразности проведения стереотаксической радиотерапии принимает врачебная комиссия», — рассказала заведующая отделением радиотерапии № 2 Юлия Козина.
Еще один современный метод — радиочастотная абляция при метастазах колоректального рака печени, аппарат «Cool-tip» для которой был закуплен в 2023 году. При этом методе в пораженную опухолевыми клетками зону вводят электроды, которые вызывают локальное повышение температуры до 60–110 °С. В результате клетки опухоли гибнут, а здоровые ткани не страдают.
«Радиочастотная абляция проводится в основном пациентам с колоректальным раком, поскольку метастазы в печени чаще всего выявляют именно при этом заболевании. Процедуру выполняют после радикального хирургического лечения первичного очага и последующих химио- или лучевой терапии. Основные плюсы этого метода — малый объем вмешательства и хороший терапевтический эффект. С его помощью можно существенно продлить жизнь онкологических пациентов, сохранив при этом ее качество», — рассказал заместитель главного врача краевого онкодиспансера по хирургической помощи Владимир Шпак.

Также специалисты краевого онкодиспансера начали проводить операции по резекции молочной железы с одномоментной реконструкцией собственными тканями, внедрение технологии проводится по нацпроекту «Здравоохранение».
«Сегодня радикальные операции при раке молочной железы в классическом варианте утрачивают свою актуальность, так как пациентки хотят не только выздороветь, но и сохранить физическую привлекательность. Именно поэтому в краевом диспансере активно развивается эстетическая хирургия, позволяющая совмещать удаление опухоли и хирургическую реабилитацию. Учитывая преимущества онкопластических операций, мы планируем развивать это приоритетное направление в нашем онкодиспансере, основываясь на опыте в ведущих НИИ онкологии», — рассказала врач-онколог отделения опухолей молочной железы Наталья Кулигина.
Решение о возможности проведения редукционной пластики принимается врачебной комиссией, при этом учитывается ряд факторов: стадия заболевания, объем мастэктомии, биологический подтип опухоли и ее диаметр, объем молочной железы и, конечно, желание пациентки. Реконструкция собственными тканями уменьшает травматичность операции, снижает вероятность послеоперационных осложнений, позволяет пациенткам быстрее восстановиться после хирургического вмешательства. Кроме того данный вид оперативного вмешательства позволяет специалистам безотлагательно проводить адъювантное лечение (в качестве адъювантного лечения в онкологии применяют химиотерапию, а также гормональную, таргетную, лучевую терапию, иммунотерапию — прим. редакции).
«Выражаю свою признательность и благодарность заведующему „Отделения опухолей молочной железы“ Шумбасову Максиму Александровичу и моему лечащаму врачу Кулигиной Наталье Анатольевне за их профессионализм. А также всему медицинскому персоналу. В этом отделении хорошая организация лечебного процесса. Весь персонал доброжелательный и внимательный. Своим отношением возвращают нам желание жить и бороться с такой страшной болезнью, как онкология. Спасибо огромное за Ваш благородный и нелёгкий труд! Здоровья и счастья!», — пишут с благодарностью пациенты.
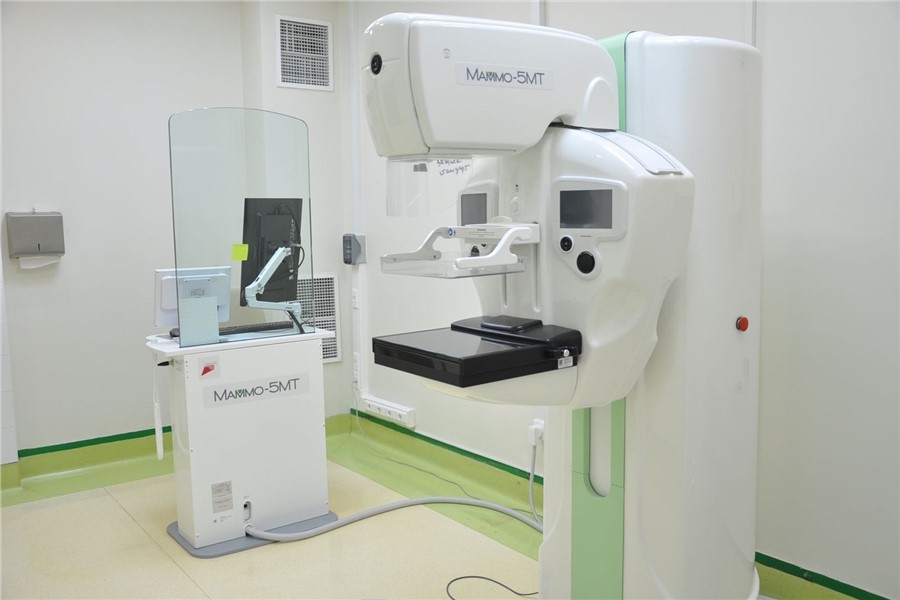
Находить и определять тип опухоли помогает оборудовние, которое приобретается благодаря нацпроекту «Здравоохранение». В 2023 году арсенал красноярских онкологов пополнился УЗИ-аппаратом экспертного класса и цифровым маммографом со стереотаксической пункционной приставкой.
«Этот аппарат позволяет нам более точно определить тип образования еще до проведения биопсии. Вторая его важная функция позволяет увидеть мелкие сосудистые структуры», — рассказала врач-рентгенолог Евгения Зыкова.
В рентгенологическом отделении краевого онкоцентра начал работу новый маммограф отечественного производства. Он позволяет получать серию томограмм высокого качества и трехмерное изображение молочной железы — это снижает необходимость проведения дополнительных исследований.
Также за 2023 год специалисты краевого онкологического диспансера начали активно использовать современные методы диагностики и лечения пациентов. Например, fusion-биопсию предстательной железы — самый точный метод диагностики рака простаты, позволяющий совместить данные магнитно-резонансной томографии и УЗИ для точного попадания в опухолевый очаг. Операция является высокотехнологичной и выполняется в несколько этапов. Предварительно врач-радиолог в специальной компьютерной программе обозначает по данным МРТ подозрительные участки опухоли. Далее хирург в операционной совмещает изображения МРТ и трансректального ультразвукового исследования, делает забор ткани из поражённых участков предстательной железы, делая высокоточную биопсию. Этот метод избавляет пациента от малоинформативных и травматичных повторных биопсий.
Интернет-газета Newslab